Hüftdysplasie ist eine der häufigsten angeborenen Skelettfehlbildungen und betrifft etwa zwei bis drei von 100 Neugeborenen (Mitterer et al., 2021). Radiologische Studien zeigen zudem, dass bei Erwachsenen – selbst bei asymptomatischen Personen – die Prävalenz von Hüftdysplasie je nach Diagnosekriterium zwischen 4 % (4,3 % bei Männern und 3,6 % bei Frauen in Dänemark) und bis zu 13 % liegen kann. Gleichzeitig sind nur etwa 0,1 % der Erwachsenen in den USA tatsächlich klinisch diagnostiziert (Clohisy et al., 2016), was auf eine hohe Dunkelziffer hindeutet. Unbehandelt kann die Hüftdysplasie zu dauerhaften Schädigungen des Hüftgelenks führen, die im späteren Leben Schmerzen und Bewegungseinschränkungen verursachen.
In diesem Artikel beleuchten wir die Ursachen, Symptome und Diagnoseverfahren der Hüftdysplasie und stellen Ihnen die verschiedenen Behandlungsmöglichkeiten vor, die sowohl für Kinder als auch für Erwachsene zur Verfügung stehen.
Was ist Hüftdysplasie?

Hüftdysplasie beschreibt eine Entwicklungsstörung des Hüftgelenks, bei der die knöcherne Pfanne (Acetabulum) den Oberschenkelkopf nicht ausreichend überdacht. Diese unzureichende Bedeckung führt zu einer Instabilität im Gelenk und kann langfristig zu mechanischen Überlastungsschäden führen (Clohisy et al., 2016). Die Hüftdysplasie selbst verursacht dabei häufig keine direkten Schmerzen, vielmehr entstehen Beschwerden durch die veränderte mechanische Belastung umliegender Strukturen wie dem Labrum, dem Gelenkknorpel oder auch der umgebenden Muskulatur, etwa dem Hüftbeuger (Ellsworth et al., 2021; Mitterer et al., 2021). Während bei Neugeborenen oft eine frühzeitige Diagnose und Therapie möglich ist, bleibt die Hüftdysplasie bei Erwachsenen häufig lange unentdeckt und äußert sich erst durch zunehmende Schmerzen.
Ursachen der Hüftdysplasie
Genetische Faktoren spielen eine wesentliche Rolle: So tritt die Hüftdysplasie familiär gehäuft auf, insbesondere bei weiblichen Neugeborenen (Gala et al., 2016). Ein weiterer bedeutender Risikofaktor ist eine ungünstige Lage des Kindes während der Schwangerschaft – insbesondere bei einer Beckenendlage. Diese intrauterine Position kann die normale Entwicklung des Hüftgelenks negativ beeinflussen.
Symptome einer Hüftdysplasie
Bei Neugeborenen wird die Hüftdysplasie häufig durch Instabilitätstests erkannt (z. B. Barlow- oder Ortolani-Test). Erwachsene bemerken erste Symptome meist im jungen Erwachsenenalter: dumpfe Leistenschmerzen, seitliche Hüftschmerzen oder das Gefühl, „wegzuknicken“ (Mitterer et al., 2021). Diese Beschwerden verstärken sich typischerweise bei Belastung, langem Sitzen oder sportlicher Aktivität (Ellsworth et al., 2021).
Diagnoseverfahren bei Hüftdysplasie
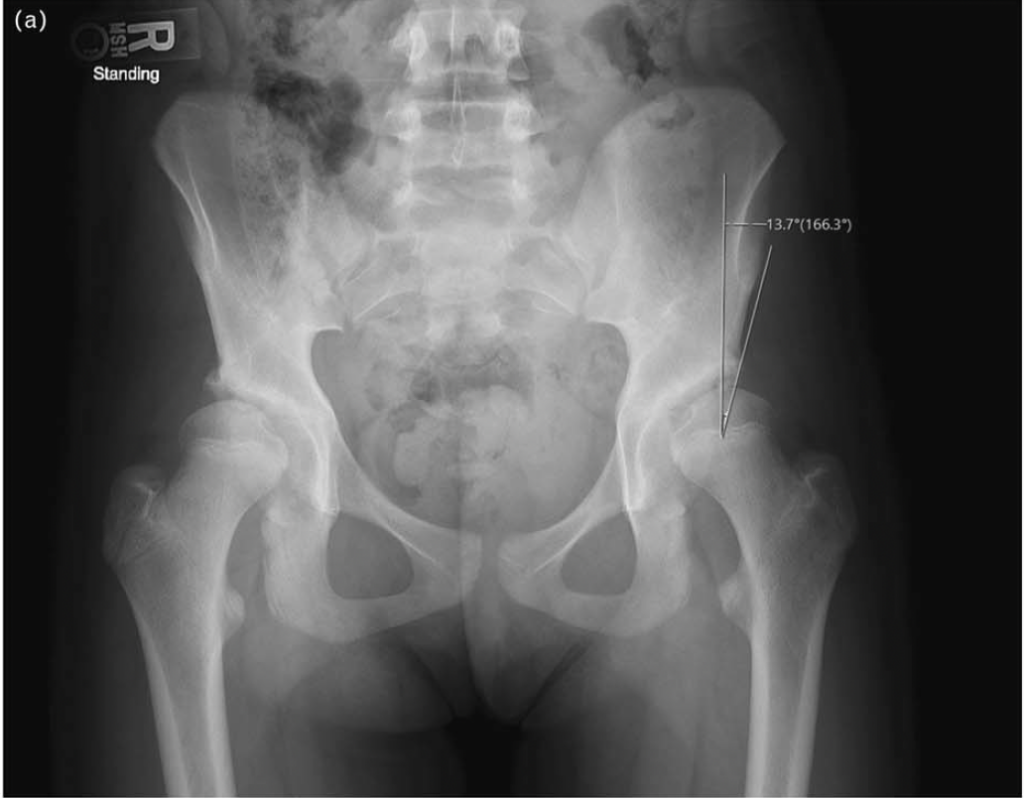
Die Diagnose einer Hüftdysplasie basiert auf einer Kombination aus klinischer Untersuchung und bildgebender Diagnostik. Neben funktionellen Tests liefern Röntgenaufnahmen in zwei Ebenen (anteroposteriore und axiale Ansicht) zentrale Hinweise. Ein entscheidender Parameter ist der Lateral Center Edge Angle (LCEA); Werte unter 20° gelten als sicher dysplastisch (Clohisy et al., 2016). Ergänzend können MRT oder CT zur Beurteilung von Begleitveränderungen wie Labrumläsionen oder Knorpelschäden eingesetzt werden.
Behandlungsmöglichkeiten bei Hüftdysplasie
Konservative Therapien
Bei Erwachsenen mit milder Hüftdysplasie oder grenzwertiger Gelenkform können konservative Maßnahmen wie gezielte medizinische Trainingstherapie, Kräftigung der Becken- und Oberschenkelmuskulatur sowie Anpassungen im Bewegungsverhalten wirkungsvoll sein (Disantis et al., 2023). Ziel ist es, die dynamische Stabilität des Hüftgelenks zu verbessern und mechanische Überlastung zu reduzieren.
In der 3-teiligen Serie Training mit Hüftschmerzen: Was kannst du einfach tun? lernst du, wie du mit Hüftschmerzen umgehst und wie Krafttraining optimal aussehen soll.
Operative Eingriffe
Die periacetabuläre Osteotomie (PAO) stellt den Goldstandard zur strukturellen Korrektur bei symptomatischer Hüftdysplasie dar. Dabei wird die knöcherne Pfanne so repositioniert, dass sie den Oberschenkelkopf optimal überdacht (O’Brien et al., 2024). Studien zeigen deutliche Verbesserungen hinsichtlich Schmerz, Alltagsfunktion und Lebensqualität – wenngleich das Niveau gesunder Vergleichspersonen oft nicht vollständig erreicht wird.

Leben mit Hüftdysplasie: Alltag und Schmerzmanagement
Für Betroffene mit Hüftdysplasie ist ein bewusster Umgang mit Alltagsbelastungen entscheidend. Langes Sitzen, Treppensteigen oder tiefe Hockpositionen können schmerzhaft sein, diese Aktivitäten sollten individuell angepasst werden. Eine personalisierte Bewegungstherapie kann helfen, Kompensationsmuster zu vermeiden und das Fortschreiten der Beschwerden zu verlangsamen. Besonders wichtig ist ein gezielter Muskelaufbau, insbesondere der Glutealmuskulatur, zur Verbesserung der Gelenkzentrierung (Disantis et al., 2023).
Ebenso essenziell ist ein aktives Schmerzmanagement: Durch bewusstes Belastungsmanagement lassen sich Überlastungssituationen vermeiden und die persönliche Schmerzschwelle langfristig positiv beeinflussen. Alltagsbewegungen und Freizeitaktivitäten sollten an individuelle Möglichkeiten und Tagesform angepasst werden, weder komplette Schonung noch Überforderung sind zielführend.
Fazit
Hüftdysplasie ist nicht nur ein Thema der Kindermedizin, sondern betrifft zahlreiche Erwachsene, oftmals ohne frühzeitige Diagnose. Eine rechtzeitige Erkennung sowie eine individuell abgestimmte Therapieplanung, konservativ oder operativ, können den Verlauf deutlich verbessern. Wer seine Symptome kennt, seine Belastungen gezielt steuert und geeignete Maßnahmen umsetzt, kann trotz Hüftdysplasie ein aktives und beschwerdearmes Leben führen.
Bei Unsicherheiten vereinbaren Sie eine Online-Beratung und starten Sie den Weg in eine beweglichere, schmerzärmere Zukunft.
Als medizinischer Fitnesstrainer aus Bochum freue ich mich, Sie dabei zu unterstützen.
Literaturverzeichnis
Clohisy, J. C., Beaulé, P. E., & Gala, L. (2016). Hip Dysplasia in the Young Adult. Journal of Bone and Joint Surgery, 98(1), 63–73. https://pubmed.ncbi.nlm.nih.gov/26738905/
Disantis, A. E., Martin, R. L., Enseki, K., Spaid, V., & McClincy, M. (2023). Non-Operative Rehabilitation Principles for Use in Individuals with Acetabular Dysplasia. International Journal of Sports Physical Therapy, 18(6), 1331–1345. https://pubmed.ncbi.nlm.nih.gov/38050551/
Ellsworth, B. K., Sink, E. L., & Doyle, S. M. (2021). Adolescent Hip Dysplasia: What Are the Symptoms and How to Diagnose It. Current Opinion in Pediatrics, 33(1), 65–73. https://pubmed.ncbi.nlm.nih.gov/33315685/
Mitterer, J., Schwarz, G., Aichmair, A., & Hofstaetter, J. (2021). Multifactorial pathomechanism of hip dysplasia and femoroacetabular impingement in young adults: the diamond concept. Anthropologischer Anzeiger, 78(4), 405–416. https://pubmed.ncbi.nlm.nih.gov/34761798/
O’Brien, M. J. M., Semciw, A. I., Mechlenburg, I., Tønning, L. C. U., Stewart, C. J. W., & Kemp, J. L. (2024). Pain, Function and Quality of Life Are Impaired in Adults Undergoing Periacetabular Osteotomy (PAO) for Hip Dysplasia: A Systematic Review and Meta-Analysis. Hip International, 34(1), 96–114. https://pubmed.ncbi.nlm.nih.gov/37306161/
